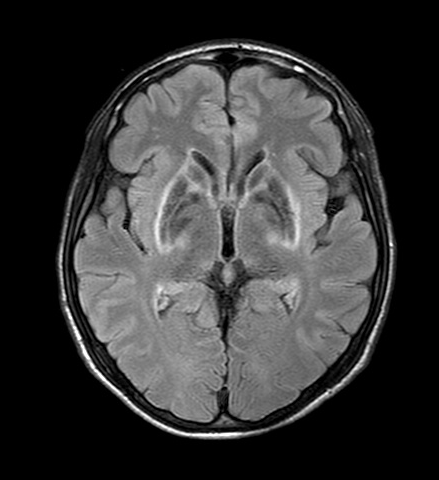
- Paciente de 18 anos dá entrada na sala de emergência do pronto-socorro com movimentos anormais hipercinéticos, coreiformes. Há 1 ano estava apresentando alteração da fala e distúrbio comportamental. Paciente queixava-se para os pais de aumento das mamas, urina escura e já havia sido submetido a esplenectomia (“baço grande sangrou pós queda de bicicleta”). A RM demonstrava o seguinte achado.
Líquor:
Veja a Resposta Aqui
Resposta:
- Comentário: A doença de Wilson é caracterizada pelo acúmulo de cobre, principalmente no fígado e SNC, levando a falência hepática, alterações neurológicas e psiquiátricas. A maioria dos pacientes é diagnosticada entre 5 e 35 anos. Entre as principais manifestações clínicas destaca-se a cirrose hepática, anemia hemolítica Coombs negativo, alterações comportamentais, irritabilidade, depressão e distúrbios do movimento, que incluem tremor, distonia, coreoatetose e ataxia. A RM demonstra o acúmulo de cobre nos gânglios da base e tronco cerebral, com característico hipersinal em T2/FLAIR. Além disso, a presença de anéis de Kayser Fleischer, que correspondem a depósitos de cobre na junção córneo-escleral, é um sinal de alta especificidade para o diagnóstico.
Referência: Bandmann O, Weiss KH, Kaler SG. Wilson’s disease and other neurological copper disorders. The Lancet Neurology. 2015;14(1):103-113. doi:10.1016/S1474-4422(14)70190-5.