A Relação Coração-Cérebro: Abordagem Integrada do AVC e do Infarto na Emergência
A Relação Coração-Cérebro: Abordagem Integrada do AVC e do Infarto na Emergência
Por Eva Rocha, em 12/03/2026
Introdução: A Conexão Vital entre Dois Órgãos Centrais
No corpo humano, o coração e o cérebro mantêm uma relação bidirecional, complexa e de importância crítica. A saúde de um influencia diretamente a função do outro, criando um eixo fisiopatológico que se revela de forma dramática em cenários de emergência médica. Este capítulo, baseado numa aula de 12 de março de 2026, explora essa intrincada conexão a partir de um caso clínico desafiador: uma paciente idosa com um quadro agudo de Acidente Vascular Cerebral (AVC) e instabilidade hemodinâmica severa. O objetivo é aprofundar os conceitos abordados, estruturando o raciocínio clínico e desvendando as bases que unem cardiologia e neurologia, desde o diagnóstico na emergência até as terapias de ponta e a prevenção secundária.
- O Paciente na Emergência: Diagnóstico Diferencial do Déficit Neurológico e Choque
Um paciente que chega à emergência com um déficit neurológico focal agudo (ex: fraqueza súbita num lado do corpo) e sinais de choque circulatório (hipotensão, taquicardia, má perfusão) representa um dos maiores desafios da medicina de emergência. A avaliação deve seguir o protocolo ABC (Airway, Breathing, Circulation), priorizando a estabilização hemodinâmica antes de qualquer outra intervenção.
1.1. A Primazia da Circulação: Por Que Estabilizar Primeiro?
Um cérebro sofrendo uma isquemia focal aguda possui uma área de penumbra isquêmica – tecido cerebral em risco, mas ainda recuperável se o fluxo sanguíneo for restaurado. Se o paciente está chocado, a pressão de perfusão cerebral (PPC) estará criticamente baixa.
Analogia Prática: Pense no sistema circulatório como um sistema de irrigação. Se a bomba principal (o coração) falha e a pressão geral (a pressão arterial) cai, não adianta tentar desobstruir um cano específico (a artéria cerebral ocluída), pois não haverá fluxo suficiente para chegar a qualquer lado.
Portanto, a primeira medida é a estabilização hemodinâmica com reposição volêmica, vasopressores (ex: noradrenalina) ou inotrópicos. Tratar o AVC sem um suporte circulatório adequado é fútil.
1.2. Avaliação Neurológica Estruturada: A Escala NIHSS
Mesmo num paciente crítico, a avaliação neurológica deve ser sistemática. A Escala de AVC do National Institutes of Health (NIHSS) é a ferramenta padrão-ouro para quantificar a gravidade do déficit neurológico.
- Princípio Fundamental: A pontuação reflete o que é objetivamente observado. Um paciente sonolento que não consegue comunicar será pontuado nos itens de nível de consciência e linguagem, garantindo consistência.
- Componentes: Avalia nível de consciência, olhar, campos visuais, força motora, ataxia, sensibilidade, linguagem (afasia) e disartria. Uma pontuação elevada indica um AVC mais grave e pior prognóstico.
1.3. O Raciocínio Diagnóstico: Desvendando as Hipóteses
Diante de um quadro complexo, o raciocínio deve ser metódico:
- Diagnóstico Sindrômico: Agrupar os sinais em síndromes. Ex: Síndrome Piramidal (fraqueza com sinais de libertação, como o Sinal de Babinski – extensão do hálux ao estímulo plantar, indicando lesão do primeiro neurônio motor), Síndrome de Linguagem (afasia) e Síndrome de Rebaixamento do Nível de Consciência.
- Diagnóstico Topográfico: Localizar a lesão. Uma hemiparesia à esquerda com olhar preferencial para a direita (“olha para a lesão”) aponta para uma lesão extensa no hemisfério cerebral direito, provavelmente no território da artéria cerebral média (ACM).
- Diagnóstico Etiológico: Identificar a causa. A mais provável é um AVC isquêmico, de origem cardioembólica (um coágulo do coração, por exemplo, em Fibrilação Atrial) ou aterotrombótica (uma placa de aterosclerose que se rompe).
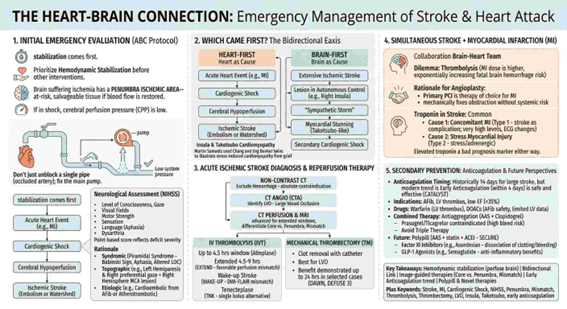
- A Grande Questão: O que Veio Primeiro, o AVC ou o Choque?
Este caso exemplifica a complexa interação coração-cérebro. Duas sequências de eventos são plausíveis:
Cenário 1: O Coração como Causa Primária (Coração → Cérebro)
- Evento: Um evento cardíaco agudo (ex: Infarto Agudo do Miocárdio – IAM) leva a choque cardiogênico.
- Consequência: A falha da bomba cardíaca causa hipofluxo cerebral global.
- Resultado: Este hipofluxo severo resulta em um AVC isquêmico, seja por embolia direta de um trombo formado no coração (cardioembolismo) ou por isquemia em “áreas de fronteira” (watershed infarction), mais vulneráveis à baixa perfusão.
Cenário 2: O Cérebro como Causa Primária (Cérebro → Coração)
- Evento: Um AVC isquêmico extenso ocorre primariamente.
- Consequência: A lesão aguda acomete áreas cerebrais que regulam o sistema nervoso autônomo, em particular a ínsula direita.
- Resultado: A lesão insular desencadeia uma “tempestade simpática” – uma descarga maciça de catecolaminas. Isso pode levar a arritmias, atordoamento miocárdico (myocardial stunning) e, consequentemente, a um choque cardiogênico secundário.
Aprofundamento: A Ínsula e a Cardiomiopatia de Takotsubo
A ínsula, especialmente a direita, é um centro de comando autonômico. Lesões agudas nesta região estão associadas a um aumento dramático no risco de complicações cardíacas. O exemplo máximo desta conexão é a Cardiomiopatia de Takotsubo, ou “síndrome do coração partido”. Desencadeada por um stress físico ou emocional intenso, a descarga de catecolaminas “atordoa” o miocárdio, causando uma disfunção ventricular aguda que mimetiza um enfarte, mas sem obstrução coronária.
O neurologista Martin Samuels, um pioneiro no estudo do eixo cérebro-coração, usava a história dos gêmeos siameses Chang e Eng Bunker (séc. XIX) para ilustrar este ponto. Quando Chang morreu (provavelmente de uma causa vascular), seu irmão Eng, ao perceber a morte, faleceu poucas horas depois, possivelmente devido a uma cardiomiopatia de stress induzida pelo pânico e luto.
- Diagnóstico e Terapia de Reperfusão no AVC Isquêmico Agudo
Após a estabilização inicial, a neuroimagem é o passo mais crucial para guiar a terapia.
3.1. Imagem: Da Exclusão da Hemorragia à Avaliação da Penumbra
- Tomografia Computorizada (TC) de Crânio sem Contraste: O primeiro exame tem como objetivo primário excluir uma hemorragia cerebral, contraindicação absoluta para a trombólise. Nas primeiras horas, a TC de um AVC isquêmico pode ser normal.
- Angiotomografia (Angio-TC): com contraste, visualiza as artérias e identifica uma oclusão de grande vaso (OGV), critério para trombectomia mecânica.
- TC de Perfusão e Ressonância Magnética (RM): estes exames avançados são cruciais em janelas de tempo estendidas. Eles diferenciam o núcleo isquêmico (core), tecido já irreversivelmente danificado, da penumbra isquêmica, tecido em risco mas ainda viável. A diferença entre a área de hipoperfusão e o core é chamada de mismatch. Um mismatch significativo justifica a terapia de reperfusão mesmo após muitas horas.
3.2. Terapias de Reperfusão: Expandindo a Janela Terapêutica
O objetivo é restaurar o fluxo sanguíneo o mais rápido possível.
- Trombólise Intravenosa (IVT):
- Alteplase (rt-PA): O pilar do tratamento, com uma janela terapêutica clássica de até 4.5 horas.
- Janela Estendida (4.5 a 9 horas): O estudo EXTEND mostrou que, em pacientes selecionados por imagem de perfusão (com mismatch favorável), a trombólise até 9 horas pode ser benéfica.
- “Wake-up Stroke” (AVC do Despertar): Para pacientes que acordam com sintomas, o mismatch DWI-FLAIR na RM (lesão visível na difusão mas não no FLAIR) sugere um evento com menos de 4.5 horas, permitindo a trombólise (estudo WAKE-UP).
- Tenecteplase (TNK): Uma alternativa promissora. É administrada em bolus único (vs. infusão de 1h da alteplase), tem maior especificidade pela fibrina e meia-vida mais longa, simplificando a logística na emergência.
- Trombectomia Mecânica (TM):
- Consiste na remoção mecânica do trombo com um cateter.
- É o tratamento mais eficaz para OGV, com benefício demonstrado em até 24 horas em casos selecionados por critérios de imagem (estudos DAWN e DEFUSE 3).
- A Gestão do Paciente com AVC e Infarto do Miocárdio Simultâneos
Este é um dos cenários mais complexos, exigindo uma colaboração estreita entre neurologia e cardiologia (o “time cérebro-coração”).
4.1. O Dilema Terapêutico: Trombólise vs. Angioplastia
- Risco da Trombólise: A dose de trombolítico usada para o IAM é substancialmente maior que a dose para o AVC. Administrar a dose de IAM a um paciente com AVC recente aumenta exponencialmente o risco de uma hemorragia intracraniana fatal. Se a trombólise for a única opção e o paciente estiver na janela para ambos, deve-se usar a dose preconizada para o AVC, que é mais baixa e segura.
- Vantagem da Angioplastia: A angioplastia coronária primária (ICP) é a estratégia de eleição para o IAM neste contexto. Ela resolve a obstrução coronária mecanicamente, sem expor o cérebro ao risco sistémico da trombólise.
4.2. A Troponina no AVC: Causa ou Consequência?
A elevação da troponina é comum no AVC agudo e pode significar:
- IAM Concomitante (Tipo 1): O AVC é uma complicação cardioembólica do infarto. Níveis muito elevados de troponina e alterações dinâmicas no ECG favorecem esta hipótese.
- Lesão Miocárdica por Stress (Tipo 2): A descarga adrenérgica do AVC causa um desequilíbrio entre oferta e demanda de oxigénio no miocárdio, levando à elevação da troponina.
Independentemente da causa, uma troponina elevada é um marcador de mau prognóstico.
- Prevenção Secundária: Anticoagular, Antiagregar e o Futuro
Após a fase aguda, o foco é prevenir novos eventos.
5.1. O Timing e a Escolha da Anticoagulação
- Indicações: Pacientes com Fibrilação Atrial (FA), trombo no ventrículo esquerdo (VE) ou disfunção ventricular grave (Fração de Ejeção < 35%) têm indicação para anticoagulação.
- Timing: Historicamente, esperava-se até 14 dias para iniciar a anticoagulação após um AVC extenso, por medo de transformação hemorrágica. Estudos recentes (ex: CATALYST) demonstraram que a anticoagulação precoce (nos primeiros 4 dias) é segura e eficaz, mudando o paradigma para uma abordagem mais proativa.
- Fármacos:
- Varfarina: Anticoagulante clássico, com mais evidência para trombo no VE pós-IAM.
- Anticoagulantes Orais Diretos (DOACs): Preferidos na FA não-valvar pelo perfil de segurança superior, embora com dados mais limitados para trombo no VE.
5.2. Terapia Combinada: Um Campo Minado
- Antiagregação: No IAM, a dupla antiagregação é padrão. Contudo, no contexto de AVC recente, antiagregantes potentes como Prasugrel e Ticagrelor são contraindicados pelo alto risco hemorrágico. A escolha recai sobre a combinação mais segura de AAS e Clopidogrel.
- Terapia Tripla (Dupla Antiagregação + Anticoagulante): É de altíssimo risco hemorrágico e geralmente evitada. A decisão de combinar terapias é excepcional.
5.3. Perspectivas Futuras e Prevenção a Longo Prazo
- Polipílula: A complexidade dos regimes terapêuticos (polifarmácia) é uma barreira à adesão. Estudos como o SECURE mostraram que uma polipílula (AAS + estatina + IECA) melhora a adesão e reduz eventos cardiovasculares.
- Inibidores do Fator XI (ex: Asundexian): Nova classe de anticoagulantes que visam a “hemostasia dissociada da trombose” – prevenir a propagação do coágulo patológico com menor impacto na hemostasia normal, reduzindo o risco de sangramento.
- Agonistas do GLP-1 (ex: Semaglutida): Fármacos para a diabetes que demonstraram robustos benefícios cardiovasculares e cerebrovasculares, por mecanismos que vão além do controlo glicêmico, como efeitos anti-inflamatórios e de estabilização de placa.
Esquema Resumido e Palavras-Chave
Conceitos Principais:
- Abordagem Inicial: Estabilização (ABC) precede tudo. Priorizar a perfusão cerebral através da estabilização hemodinâmica.
- Eixo Cérebro-Coração: Relação bidirecional. O cérebro (lesão da ínsula) pode causar choque (Takotsubo), e o coração (EAM) pode causar AVC (cardioembolismo).
- Diagnóstico de AVC Agudo:
- Imagem: TC sem contraste (excluir hemorragia) → Angio-TC (identificar OGV) → Perfusão/RM (avaliar Núcleo vs. Penumbra e Mismatch).
- Escala NIHSS: Quantifica a gravidade do défice neurológico.
- Terapias de Reperfusão:
- Trombólise IV (IVT): Janela padrão de 4.5h, estendida até 9h com base em perfusão. Tenecteplase (bolus único) é uma alternativa promissora à Alteplase.
- Trombectomia Mecânica (TM): Para OGV, até 24h em casos selecionados.
- AVC + IAM Simultâneos:
- A Angioplastia Coronária Primária (ICP) é a terapia de eleição para o IAM.
- Se usar trombólise, optar pela dose de AVC (mais baixa).
- Anticoagulação Pós-AVC:
- Timing: Tendência para anticoagulação precoce (até 4 dias), baseada em evidências recentes.
- Risco vs. Benefício: Ponderar o risco de transformação hemorrágica contra o risco de recorrência isquêmica.
- Prevenção Secundária:
- Pilares: Estatinas de alta intensidade (LDL < 55), betabloqueadores, antiagregação/anticoagulação.
- Adesão: Polipílula é uma estratégia eficaz.
- Futuro: Inibidores do Fator XI e Agonistas do GLP-1.
Palavras-Chave:
- Conexão Coração-Cérebro
- Acidente Vascular Cerebral (AVC)
- Infarto Agudo do Miocárdio (IAM)
- Choque Cardiogénico
- Escala NIHSS
- Penumbra Isquêmica
- Mismatch (Perfusão e DWI-FLAIR)
- Trombólise (Alteplase, Tenecteplase)
- Trombectomia Mecânica
- Oclusão de Grande Vaso (OGV)
- Ínsula Direita
- Cardiomiopatia de Takotsubo
- Transformação Hemorrágica
- Anticoagulação Precoce
- Trombo em Ventrículo Esquerdo
- Time Cérebro-Coração
- Polipílula
- Inibidores do Fator XI