Esclerose Múltipla: Do Diagnóstico Precoce ao Desafio do Envelhecimento

Esclerose Múltipla: Do Diagnóstico Precoce ao Desafio do Envelhecimento
Por Enedina Oliveira, em 02/04/2026
Introdução: A Arte e a Ciência do Raciocínio Clínico em Neurologia
A neurologia é, em sua essência, uma disciplina de detetives. O processo diagnóstico assemelha-se à montagem de um complexo quebra-cabeças, onde cada peça — um sintoma, um sinal ao exame físico, um dado da história do paciente — é crucial para revelar a imagem final. O caso clínico discutido em 02 de abril de 2026, analisando uma paciente com uma longa jornada com a Esclerose Múltipla (EM), serve como um guia exemplar deste processo. Nele, uma mulher apresenta uma série de queixas neurológicas aparentemente desconexas e transitórias ao longo de 30 anos, ilustrando não apenas os desafios técnicos do diagnóstico, mas também as armadilhas cognitivas e os vieses sistémicos que podem atrasar o tratamento.
Este capítulo aprofundará os conceitos discutidos, estruturando o raciocínio clínico em etapas lógicas: da coleta e interpretação dos sintomas à formulação de hipóteses sindrómicas; da localização anatómica da lesão à compreensão da fisiopatologia e da evolução da doença. Por fim, abordaremos as fronteiras atuais do tratamento, como a gestão do paciente que envelhece com EM e a complexa decisão sobre a suspensão terapêutica. O objetivo é transformar a discussão num manual de estudo, consolidando o conhecimento de forma clara, aprofundada e aplicável à prática clínica.
- O Início da Jornada: Construindo o Diagnóstico a Partir da Anamnese
A história clínica é a pedra angular do diagnóstico neurológico. No caso em análise, a paciente, hoje com 60 anos, iniciou sua trajetória com a doença três décadas antes. A reconstrução cronológica e a correta interpretação dos eventos são os primeiros passos para a compreensão da doença.
1.1. Os Surtos Iniciais e a Construção das Síndromes Neurológicas
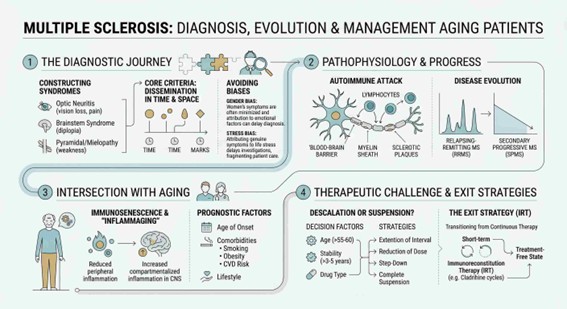
Antes de chegar a um diagnóstico etiológico como a Esclerose Múltipla, o neurologista deve organizar os sinais e sintomas em diagnósticos sindrómicos. Uma síndrome é um conjunto de sinais e sintomas que apontam para uma disfunção em uma topografia específica do sistema nervoso.
Analisando os eventos neurológicos da paciente:
- Primeiro Evento (aos 30 anos): A paciente apresentou um episódio de visão dupla (diplopia) com piora progressiva ao longo de três semanas. A visão dupla sugere uma disfunção na musculatura extrínseca ocular ou nos nervos cranianos que a controlam (III, IV, VI par) ou em suas vias de conexão no tronco encefálico. Um episódio transitório e autolimitado em um adulto jovem é altamente sugestivo de uma síndrome do tronco encefálico de natureza desmielinizante.
- Segundo Evento (aos 32 anos): Após o nascimento de sua filha, ela desenvolveu dor à movimentação ocular do olho direito, seguida por uma alteração visual descrita como “ver em preto e branco” (discromatopsia). A combinação de dor orbital e perda da visão de cores é a apresentação clássica de uma neurite óptica. A dor ocorre pela inflamação da bainha do nervo óptico, que é tracionada durante os movimentos do olho, enquanto a discromatopsia é uma característica marcante da disfunção do nervo óptico. Este evento configura uma síndrome do nervo óptico.
- Terceiro Evento (seis meses depois): A paciente desenvolveu fraqueza muscular progressiva na perna direita, que evoluiu em cinco dias a ponto de dificultar a marcha. A fraqueza em um membro aponta para uma lesão no sistema motor, especificamente no trato corticoespinal (via piramidal). Dada a evolução subaguda, o local mais provável da lesão é a medula espinhal, constituindo uma síndrome piramidal ou mielopatia parcial.
A característica fundamental que une esses três eventos é a disseminação no tempo e no espaço:
- Disseminação no Espaço: Os sintomas indicam lesões em locais anatomicamente distintos do sistema nervoso central (SNC): tronco encefálico, nervo óptico e medula espinhal.
- Disseminação no Tempo: Os eventos ocorreram em momentos diferentes, separados por meses ou anos, caracterizando surtos de atividade da doença com períodos de remissão.
Esta combinação de síndromes neurológicas multifocais, com um padrão recorrente-remitente em uma mulher jovem, é a base para o diagnóstico clínico de Esclerose Múltipla na forma remitente-recorrente (EM-RR).
1.2. As Armadilhas do Diagnóstico: Vieses e Atrasos
A história da paciente destaca um ponto crítico: a tendência a atribuir sintomas neurológicos transitórios, especialmente em mulheres jovens, a causas psicológicas ou de “stress”. No caso, o quadro inicial foi atribuído a “estresse da maternidade”. Este viés de género e a normalização de sintomas que melhoram espontaneamente podem levar à fragmentação do cuidado e a atrasos diagnósticos significativos. O diagnóstico só começou a ser levado a sério quando surgiu um déficit incapacitante, como a perda da marcha.
- A Fisiopatologia e Evolução da Esclerose Múltipla
Com o diagnóstico clínico estabelecido, é crucial entender a causa (etiologia) e a evolução da doença. A EM é uma doença autoimune, inflamatória e desmielinizante que afeta o SNC.
2.1. O Ataque à Mielina: A Cascata Inflamatória
A fisiopatologia da EM envolve um ataque do próprio sistema imunológico contra a bainha de mielina e os oligodendrócitos (as células que produzem mielina no SNC). O processo pode ser resumido em:
- Ativação Periférica: Linfócitos T e B autorreativos são ativados na periferia do corpo.
- Rompimento da Barreira Hematoencefálica: Estas células imunes ativadas atravessam a barreira protetora que isola o cérebro.
- Ataque no SNC: Dentro do SNC, os linfócitos orquestram uma resposta inflamatória que ataca a mielina, deixando o axónio “desencapado”.
- Formação da Placa: O acúmulo focal de células inflamatórias, o dano axonal e a cicatrização (gliose) formam a lesão característica da EM, a placa esclerótica.
Curiosidade Histórica: O nome “Esclerose Múltipla” foi cunhado em 1868 pelo neurologista francês Jean-Martin Charcot. A doença é chamada em francês de sclérose en plaques (“esclerose em placas”), uma descrição literal do achado patológico de múltiplos tecidos cicatriciais (escleróticos) disseminados pelo cérebro e medula espinhal.
2.2. A Avaliação Atual: Da Remissão à Progressão
Trinta anos após o início da doença, a paciente, embora se considere “estável” por não ter novos surtos, relata um aumento da fadiga e a necessidade de usar bengala. Seu exame neurológico revela sequelas e sinais de progressão:
- Comprometimento Cognitivo: Dificuldade no teste de desenho do relógio e na subtração seriada (100-7) sugere disfunção em funções executivas (planejamento, organização, flexibilidade mental), uma manifestação comum e subnotificada na EM.
- Marcha e Equilíbrio: A marcha com base alargada e espasticidade (perna “dura”) no membro inferior direito é uma sequela da síndrome piramidal.
- Sensibilidade: A hipopalestesia (diminuição da sensibilidade vibratória) indica uma disfunção dos cordões posteriores da medula espinhal.
- Coordenação: A discreta dismetria (incoordenação) sugere uma síndrome cerebelar leve.
- Exame Oftalmológico: A atrofia de papila bilateral na fundoscopia é um achado crucial, indicando dano axonal crônico nos dois nervos ópticos, mesmo que a paciente só tenha relatado sintomas em um deles (sequela de neurite óptica clínica e subclínica).
Este cenário de piora funcional insidiosa, independente de surtos, define a transição da forma remitente-recorrente (EM-RR) para a Esclerose Múltipla Secundária Progressiva (EM-SP). Nesta fase, a neurodegeneração crónica se sobrepõe à inflamação aguda.
- A Interseção da EM com o Envelhecimento
O advento de tratamentos eficazes mudou drasticamente a história natural da EM. Os pacientes agora vivem muito mais tempo, criando uma nova realidade: o paciente que envelhece com a doença.
3.1. Imunossenescência e a Mudança no Paradigma Inflamatório
O envelhecimento natural do sistema imunitário, ou imunossenescência, altera a fisiopatologia da EM. Este processo é caracterizado pela involução do timo, diminuição de linfócitos T “virgens” e um estado de inflamação crónica de baixo grau, conhecido como “inflammaging”.
Na EM, isso se traduz em uma mudança no padrão inflamatório:
- Fase Jovem (EM-RR): Predomínio de inflamação aguda e focal, vinda da periferia, que causa os surtos.
- Fase Idosa (EM-SP): Redução da inflamação periférica e compartimentalização da inflamação dentro do próprio SNC. A ativação persistente da micróglia (células imunes do cérebro) e a formação de agregados linfoides nas meninges perpetuam um ciclo de dano neurodegenerativo, mesmo sem surtos.
O paciente idoso com EM enfrenta, portanto, a sobreposição da doença, do envelhecimento do seu sistema imunológico e do surgimento de comorbidades típicas da idade (hipertensão, diabetes, sarcopenia), o que torna o manejo clínico mais complexo.
3.2. Fatores Prognósticos ao Longo da Vida
O prognóstico na EM depende de uma combinação de fatores:
- Marcadores Clássicos: Idade de início, sexo masculino e incapacidade acumulada nos primeiros anos são preditores da trajetória futura.
- Evolução dos Critérios Diagnósticos: O diagnóstico precoce, possibilitado pelos critérios modernos (McDonald), que integram a ressonância magnética, mudou radicalmente o prognóstico ao permitir o início do tratamento antes do acúmulo de incapacidade. Pacientes diagnosticados há 30 anos sob critérios mais antigos (Poser), puramente clínicos, tiveram um diagnóstico mais tardio.
- Comorbidades e Estilo de Vida: Com o envelhecimento, estes fatores ganham peso. Tabagismo, obesidade, sedentarismo e o risco cardiovascular (hipertensão, diabetes) aceleram a progressão da incapacidade e podem limitar as opções terapêuticas.
- O Desafio Terapêutico: Desescalonamento e Suspensão do Tratamento
A dúvida da paciente – “devo parar o remédio?” – é o cerne da consulta e uma questão central na neurologia moderna. A resposta envolve pesar os benefícios de manter a terapia contra os riscos, no contexto de uma doença que mudou de fase.
4.1. Estratégias de Desescalonamento Terapêutico
Para um paciente estável, especialmente um mais velho, existem várias abordagens para modificar o tratamento:
- Extensão do Intervalo entre Doses: Aumentar o tempo entre as administrações (ex: passar um anti-CD20 de 6 meses para 1 ano).
- Redução da Dose: Manter o intervalo, mas diminuir a quantidade do fármaco.
- Descalonamento (Step-Down): Trocar um medicamento de alta potência por um de menor potência e risco.
- Suspensão Completa da Terapia: Interrupção total do tratamento, reservada para casos muito selecionados.
4.2. Evidências e Fatores de Decisão
A decisão de suspender a terapia deve ser baseada em evidências. Estudos como o DISCOM-MS e OFFSET sugerem que a suspensão pode ser segura em pacientes mais velhos (acima de 55-60 anos) e com longa estabilidade (mínimo de 3-5 anos), desde que monitorizados rigorosamente. Em contraste, o estudo DOT-MS, com pacientes mais jovens, mostrou um risco de recidiva significativo, desaconselhando a suspensão nesta população.
O tipo de medicamento em uso é crucial:
- Agentes “Anti-Tráfego” (Fingolimode, Natalizumabe): A suspensão abrupta é desaconselhada devido ao alto risco de reativação severa da doença (“rebote”).
- Agentes “Deletores” (Anti-CD20, Cladribina): A suspensão parece mais segura, com menor risco de rebote, pois o sistema imune se recupera gradualmente.
4.3. Estratégias de Saída: O Conceito de Terapia-Ponte
Para pacientes em uso de fármacos com risco de rebote, o conceito de “estratégia de saída” é uma abordagem inovadora. Consiste em usar uma terapia de curta duração e efeito prolongado para fazer a transição para um estado livre de tratamento.
- Exemplo Prático com a Cladribina: A Cladribina é uma Terapia de Imunorreconstituição (IRT). Administrada em dois ciclos curtos, ela provoca uma depleção seletiva de linfócitos, seguida por um “reset” do sistema imunitário que pode induzir uma remissão duradoura. Para um paciente de 60 anos, estável, mas a tomar Fingolimode, uma estratégia seria planear a transição para a Cladribina. Após completar os dois ciclos, o paciente, agora com cerca de 62 anos, entraria num período de monitorização sem medicação contínua.
A decisão de desescalonar ou suspender a terapia na EM marca uma nova fronteira no tratamento da doença. Não há uma resposta única, mas um fluxograma de decisão individualizado, baseado na idade, estabilidade, tipo de medicamento e, acima de tudo, em uma decisão compartilhada com o paciente.
Esquema Resumido e Palavras-Chave
- Raciocínio Diagnóstico em EM:
- Anamnese Detalhada: Reconstrução cronológica dos eventos.
- Diagnóstico Sindrómico: Organização dos sintomas em síndromes (ex: neurite óptica, síndrome piramidal, síndrome de tronco encefálico).
- Critério Fundamental: Disseminação no tempo e no espaço das lesões no SNC.
- Formas Clínicas: Remitente-Recorrente (EM-RR) evoluindo para Secundária Progressiva (EM-SP).
- Fisiopatologia e Envelhecimento:
- Mecanismo: Doença autoimune, inflamatória e desmielinizante, com formação de placas escleróticas.
- Imunossenescência: Envelhecimento do sistema imune que leva à mudança do padrão da doença: de inflamação aguda (surtos) para inflamação crónica e compartimentalizada no SNC (progressão).
- Inflammaging: Estado de inflamação crónica de baixo grau associado ao envelhecimento.
- Avaliação e Prognóstico:
- Exame Físico: Busca por sequelas e sinais de progressão (espasticidade, disfunção cognitiva, ataxia, atrofia de papila).
- Avaliação Cognitiva: O Teste do Relógio é uma ferramenta de triagem para funções executivas.
- Fatores Prognósticos: Idade de início, comorbidades (hipertensão, obesidade) e estilo de vida (tabagismo).
- Desafios Terapêuticos no Paciente Idoso:
- O Dilema: Ponderar o risco de continuar a terapia (infecções) vs. o risco de reativação da doença.
- Estratégias: Extensão de intervalo, redução de dose, descalonamento (step-down) e suspensão completa.
- Fatores de Decisão para Suspensão: Idade > 55-60 anos, estabilidade > 5 anos, tipo de fármaco em uso (evitar em agentes anti-tráfego sem um plano).
- Estratégia de Saída: Uso de Terapias de Imunorreconstituição (IRT), como a Cladribina, para uma transição segura para um estado livre de tratamento.
Palavras-Chave:
- Esclerose Múltipla (EM)
- Disseminação no Tempo e Espaço
- Neurite Óptica
- Síndrome Piramidal
- EM Remitente-Recorrente (EM-RR)
- EM Secundária Progressiva (EM-SP)
- Função Executiva
- Teste do Relógio
- Desmielinização
- Imunossenescência
- Inflammaging
- Desescalonamento Terapêutico
- Suspensão de Tratamento
- Estratégia de Saída (Exit Strategy)
- Terapia de Imunorreconstituição (IRT)
- Cladribina
- Fingolimode
- Natalizumabe
- Anti-CD20