Transtornos do Movimento, Tiques e Síndrome de Tourette: da fenomenologia aos circuitos, diagnóstico e manejo

Por Carolina Candeias
Aula em 26/02/2026
Introdução: da clínica de caso à visão de redes
Este capítulo organiza e desenvolve, em formato de manual universitário, o conteúdo de uma aula clínica centrada em um paciente masculino de 23 anos com movimentos involuntários desde a infância, com comorbidades de neurodesenvolvimento (TDAH e TEA) e grande impacto psicossocial. A partir desse fio condutor, integra-se:
- Classificação dos transtornos do movimento (hipocinéticos vs. hipercinéticos).
- Fenomenologia e semiologia de tiques (urgência premonitória, supressibilidade, variabilidade).
- Diagnósticos diferenciais (mioclonia, tremor, distonia, acatisia, epilepsia).
- Bases neurobiológicas em redes (circuitos cortico-estriado-tálamo-corticais, dopamina e vias direta/indireta).
- Interseções com TDAH, TOC, ansiedade e TEA.
- Estratégias terapêuticas (psicoeducação, CBIT/HRT, farmacoterapia, toxina botulínica, DBS/ablativos).
- Questões de acesso, custo e organização do cuidado.
A abordagem transcende modelos localizacionistas rígidos e adota a lente de circuitopatias: sintomas emergem da disfunção de redes de controle motor e executivo, moduladas por neuroquímica (dopamina, GABA, glutamato, noradrenalina, serotonina).
Caso clínico orientador: leitura semiótica e impacto funcional
- Paciente: homem, 23 anos, escolaridade até 5ª série, vulnerabilidade social.
- Início: ~5 anos (repuxar perna), evolução para tiques cervicais/cabeça aos 15, com vocalizações simples (fungar, pigarrear, tossir) e autoagressão incidental.
- Modulação: piora com ansiedade, estresse e quando observado; sensação “irresistível” antes do movimento e alívio posterior; supressão breve possível a custo de tensão.
- Sono: uso intenso de telas madrugada adentro; privação de sono e disritmia circadiana.
- Desenvolvimento: marcos motores/linguagem iniciais preservados; dificuldades persistentes de alfabetização; TDAH aos 5, TEA aos 7.
- Medicações: risperidona (6 mg/d), clonidina (0,3 mg 3x/d), sertralina (100 mg/d), diazepam à noite se necessário, valproato 2x/d; tentativa prévia de haloperidol.
- Exame: sem déficits focais; variabilidade, supressibilidade parcial; piora com ansiedade/atenção dirigida.
Pistas cruciais:
- Urgência premonitória, supressibilidade momentânea, flutuação temporal, fenomenologia mista (motores rápidos, distônicos, vocalizações simples), piora com estresse/privação de sono.
Conclusão clínica: transtorno por tiques com fenótipo compatível com Síndrome de Tourette (tiques motores múltiplos + vocais, início infantil, duração >1 ano), com comorbidades típicas (TDAH, traços de TEA) e alto impacto funcional (abandono escolar, estigma).
Exemplo prático (aplicação): ao deambular em corredor movimentado, o paciente refere aumento de urgência e tiques cervicais; ao focar em tarefa de contagem, suprime por segundos, com acúmulo de tensão seguido de “descarga” (tique) e alívio—um padrão clássico da fenomenologia dos tiques.
Classificação dos transtornos do movimento: hipercinéticos e hipocinéticos
- Hipercinéticos: aumento de movimentos involuntários.
- Tiques (motores/vocais; simples/complexos).
- Mioclonias (abalos ultrarrápidos).
- Coreia/atetose (irregulares, “dançantes”).
- Distonia (contrações sustentadas, posturas torcionais).
- Tremor (rítmico).
- Acatisia (inquietação com desconforto interno, geralmente iatrogênica).
- Hipocinéticos: lentidão e redução de amplitude (parkinsonismo).
Nota didática: a aula menciona “hipocinético” por engano em um trecho; o quadro clínico é hipercinético.
Tiques e Tourette: conceitos, fenomenologia e história natural
Definição e tipos
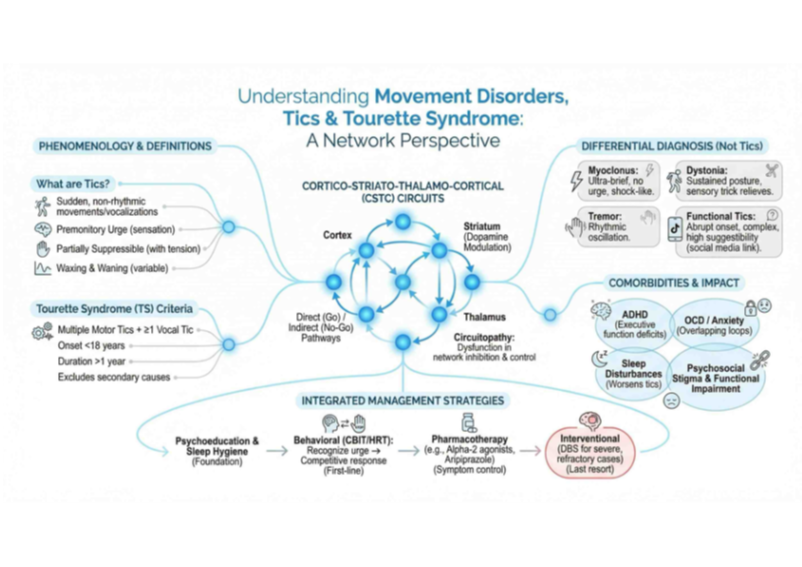
- Tique: movimento ou vocalização súbita, estereotipada, não rítmica, precedida por urgência premonitória e seguida de alívio; parcialmente suprimível por curtos períodos.
- Tipos:
- Motores vs. vocais (técnica: fônicos são motores de estruturas respiratórias/laríngeas).
- Simples (piscar, fungar) vs. complexos (gestos elaborados, tocar objetos, ecolalia, palilalia; coprolalia é rara).
Curso e epidemiologia
- Início: típico por volta dos 6 anos, frequentemente crânio-caudal (face/pescoço → tronco/membros).
- Pico de gravidade: 10–12 anos, com tendência à melhora na adolescência tardia/vida adulta (remissão completa não é universal).
- Prevalência: até 1% terá tiques em algum momento; Tourette é menos frequente.
- Predomínio masculino (3–4:1).
Curiosidade histórica: o quadro é eponímico de Gilles de la Tourette (1885), mas descrições anteriores (c. 1831) já apontavam tiques motores/fônicos, familiaridade e sensação premonitória.
Chaves semióticas
- Urgência premonitória (sensação interna incômoda).
- Supressibilidade voluntária limitada e transitória (com custo de tensão).
- Flutuação (waxing and waning).
- Sugestionabilidade (pioram sob observação; melhoram com foco alternado).
- Modulação por estresse e sono.
Diagnósticos diferenciais: distinguir na prática
- Mioclonia: abalos muito breves (10–50 ms), sem urgência/supressibilidade; epilepsias mioclônicas têm correlatos EEG e gatilhos (privação de sono, luz).
- Distonia: posturas sustentadas com padrão muscular específico; truque sensorial (“geste antagoniste”) pode aliviar; tiques distônicos podem confundir, mas urgência/supressão favorecem tique.
- Tremor: oscilação rítmica dependente de postura/ação/repouso; sem urgência premonitória.
- Acatisia: inquietação difusa, contínua, associada a antipsicóticos (haloperidol, risperidona); sem padrões estereotipados e sem alívio por um único movimento.
- Estereotipias (comuns no TEA): rítmicas, prazerosas, menos ligadas a urgência e menos suprimíveis por desconforto.
- Crises epilépticas focais motoras: paroxismos não suprimíveis, sem urgência; podem ter alteração de consciência/autonômicos; EEG de apoio.
Resumo prático:
- Urgência + supressão breve + alívio após o ato → tiques.
- Rítmico → tremor.
- Sustentado + truque sensorial → distonia.
- Choques ultracurtos + sem urgência → mioclonia.
- Inquietação contínua + antipsicóticos → acatisia.
Circuitopatias e neurobiologia: como redes geram sintomas
Mudança de paradigma: de loci a redes
Distúrbios do movimento são circuitopatias: falhas na interação de redes (córtex, núcleos da base, tálamo, cerebelo; modulação dopaminérgica, GABA, glutamato). Sintomas emergem de desequilíbrios entre nós e vias, não de “um núcleo avariado”.
Analogias:
- Orquestra vs. instrumento: o sintoma resulta da desafinação entre maestro (córtex), naipes (núcleos), acústica (neuroquímica).
- Rede elétrica: um curto em um ponto altera toda a linha.
Núcleos da base e vias dopaminérgicas
- Via direta (D1): facilita movimento.
- Via indireta (D2): inibe movimentos concorrentes.
Hipóteses para tiques/Tourette:
- Falha relativa da via indireta (inibição deficiente) e hipersensibilidade D2 estriatal → desinibição de “fragmentos de ação”.
- Hiperexcitabilidade cortical motora; integração límbica explica comorbidades (TOC, ansiedade) e modulação por estado emocional.
Curiosidade histórica: modelos de Albin/DeLong (1980–90) consolidaram a via direta/indireta e guiaram terapias (levodopa, DBS).
Evidência de redes convergentes
Lesões anatômicas heterogêneas podem gerar tiques se conectam à mesma rede funcional (p. ex., estriado anterior), explicando por que diferentes alvos de DBS podem funcionar: todos modulam nós da rede fronto-estriato-talâmica.
Controle executivo e supressão de tiques
Supressão voluntária depende da rede fronto-estriatal (pré-frontal, cíngulo, estriado). Em TDAH comórbido, o “freio” executivo é mais frágil, reduzindo supressão e aumentando impacto.
Exemplo: adolescente com TDAH tem maior dificuldade em sustentar atenção requerida para conter tiques; ao tratar TDAH (p. ex., clonidina/guanfacina ou estimulantes com monitorização), a supressão melhora.
Interseções clínicas: TDAH, TOC, ansiedade, TEA e sono
- TDAH: muito prevalente em Tourette; tratar melhora controle executivo e funcionalidade.
- TOC/ansiedade: compartilham circuitos fronto-estriatais; modulam urgência e expressão dos tiques.
- TEA: estereotipias podem coexistir com tiques; avaliação cuidadosa é essencial.
- Sono: privação piora tiques; higiene do sono e manejo de telas noturnas quebram ciclos de exacerbação.
Estratégias de sono:
- Rotina consistente, redução de luz azul à noite, técnicas de relaxamento, planejamento de tarefas nos períodos com menos tiques, mindfulness para modular urgência.
Diagnóstico e avaliação: clínica, escalas e exames
Critérios para Síndrome de Tourette
- Múltiplos tiques motores + ≥1 tique vocal.
- Início <18 anos.
- Duração >12 meses.
- Excluir causas secundárias.
Escalas e medidas de desfecho
- YGTSS (Yale Global Tic Severity Scale): 0–100, combinando intensidade/complexidade e comprometimento funcional—útil para acompanhamento e decisões terapêuticas.
- CGI (Impressão Clínica Global) específica: gravidade e mudança global—prática e centrada em funcionalidade.
Exames complementares (seleção criteriosa)
- EEG: se suspeita de epilepsia (eventos não suprimíveis, alteração de consciência, gatilhos específicos).
- RM: não rotina em tiques típicos; considerar em quadros atípicos (déficits neurológicos, início abrupto, regressão).
- Laboratório dirigido:
- Doença de Wilson em adolescentes/jovens com movimentos anormais amplos: ceruloplasmina, cobre sérico/urinário, anel de Kayser-Fleischer, avaliação hepática.
- Função tireoidiana (TSH/T4 livre) em cursos prolongados com comorbidades ou piora inexplicada.
Exemplo: adolescente com tiques e rigidez extrapiramidal—rastrear Wilson; se sinais focais/cefaleia progressiva, solicitar RM.
Manejo terapêutico: princípios, passos e escolhas
Psicoeducação
- Explicar natureza, curso e gatilhos dos tiques.
- Reduzir estigma; engajar família e escola/trabalho.
- Integrar higiene do sono e rotina.
Intervenções comportamentais (primeira linha)
- CBIT (Comprehensive Behavioral Intervention for Tics) e HRT (Habit Reversal Training):
- Reconhecer urgência premonitória.
- Treinar resposta competitiva (movimento alternativo incompatível com o tique).
- Controle de estímulos, treino em contexto e reestruturação cognitiva.
Exemplo: tique de mostrar o dedo médio na aula—resposta competitiva discreta (pressão do polegar contra a palma por segundos) ao sinal da urgência.
Desafio real: escassez de profissionais treinados; telemedicina pode mitigar barreiras.
Farmacoterapia (visão prática e baseada em evidência)
- Alfa-2 agonistas (clonidina, guanfacina): úteis com TDAH; perfil seguro; atenção a PA/FC e retirada gradual (evitar hipertensão rebote).
- Antipsicóticos:
- Aripiprazol: preferido em muitas diretrizes por eficácia e tolerabilidade (agonismo parcial D2/D3; monitorar acatisia/sedação/ganho de peso).
- Risperidona: eficaz; maior risco metabólico e extrapiramidal; cuidar de acatisia.
- Haloperidol/tiapride: considerar quando acesso limita; monitorar efeitos extrapiramidais.
- ISRS (sertralina, etc.): para TOC/ansiedade; monitorar ativação.
- Benzodiazepínicos: adjuvantes breves para ansiedade/insônia; risco de tolerância.
- Antiepilépticos:
- Valproato: não é primeira linha para tiques; pode auxiliar impulsividade/mioclonias; reavaliar periodicamente.
- Topiramato: opção em refratariedade; vigiar efeitos cognitivos e perda de peso.
Evidências emergentes e cautelas:
- Canabinoides (THC/CBD): RCT pequeno com redução de tiques e alta taxa de efeitos adversos (lentificação, lapsos de memória, atenção); evitar em crianças; orientar riscos onde há automedicação.
- VMAT2 inibidores (deutetrabenazina): benefício inconsistente em tiques; custo alto.
- Ecopipam (antagonista D1): promissor, ainda sem aprovação; acompanhar literatura.
Ajustes no caso: reforçar CBIT/HRT; reavaliar risperidona 6 mg (dose alta) e considerar aripiprazol; manter clonidina; revisar valproato se epilepsia estiver pouco provável; intervir em higiene do sono.
Procedimentos
- Toxina botulínica: para tiques focais dolorosos (sobretudo cervicais).
- Estimulação Cerebral Profunda (DBS):
- Indicações: casos graves e refratários após falha de terapia comportamental e múltiplas classes farmacológicas; alto prejuízo funcional; estabilidade psiquiátrica; alinhamento de expectativas.
- Alvos: GPi (segmentos anteromedial/ventrolateral), tálamo CM-Pf; núcleos límbicos (accumbens/VC/VS) em fenótipos com agressividade/compulsões.
- Resultados: reduções médias ~45% em séries; heterogêneo em Tourette; robusto em distonia primária (inclusive pediátrica).
- Manutenção: baterias recarregáveis reduzem trocas cirúrgicas e custo de ciclo de vida; requer programação especializada.
- Procedimentos ablativos (radiofrequência; HIFU guiado por RM):
- Vantagens: custo menor (RF), efeito definitivo; HIFU sem incisão.
- Limitações: irreversibilidade; HIFU caro e poucos centros.
- Uso: casos muito selecionados quando DBS inviável; ponderar ética e risco-benefício.
Contexto de sistemas públicos (ex.: SUS):
- Acesso e financiamento limitam opções (aripiprazol/DBS); risperidona/haloperidol mais disponíveis.
- Planejamento de ciclo de vida (baterias recarregáveis) e organização de filas são críticos.
- Linhas de cuidado integradas (neurologia, psiquiatria, psicologia, serviço social) melhoram desfechos.
Tiques funcionais e influência de mídias sociais
Pós-2020 observou-se aumento de quadros com “tiques” complexos em adolescentes expostos a conteúdo de Tourette (p. ex., TikTok). Red flags:
- Início tardio e abrupto; gravidade máxima inicial.
- Complexidade elevada (auto/heteroagressão; arremesso de objetos).
- Coprolalia e frases contextuais muito mais frequentes.
- Altíssima sugestionabilidade; dependência de ambiente; curso não crânio-caudal.
- História infantil ausente.
Manejo: evitar escalada farmacológica; psicoeducação, redução de reforços inadvertidos, terapia apropriada para transtornos funcionais, regulação de uso de redes e tratamento de estresse/comorbidades.
Organização do cuidado: acesso, multiprofissionalidade e ética
- Rede de atenção: protocolos de referência/contrarreferência; ambulatorização integrada; educação interprofissional.
- Multiprofissionalidade: neurologia do movimento, psiquiatria, psicologia (CBIT/HRT), terapia ocupacional, fonoaudiologia, assistência social.
- Financiamento: orçamento plurianual para dispositivos; preferência por baterias recarregáveis; transparência de filas; negociação com fornecedores.
- Pediatria: neurocirurgia funcional requer centros experientes (distonia com melhor evidência; Tourette pediátrico exige seleção rigorosa, comitê de ética, consentimento/assentimento).
- Ética e expectativas: DBS não “cura”; exige adesão e seguimento; decisões equilibram custo-efetividade populacional e necessidades individuais.
Exemplo organizacional:
- Serviço público sem DBS sustentável opta por radiofrequência em poucos casos selecionados, com consentimento informado e critérios estritos, enquanto amplia acesso a CBIT e otimiza farmacoterapia disponível.
Pérolas clínicas, analogias e armadilhas
- Nem todo xingamento é coprolalia; esta é involuntária, rara e sem intenção.
- Em Tourette, o que mais causa prejuízo pode ser TDAH/TOC/ansiedade—tratar comorbidades primeiro melhora a vida real.
- Mindfulness e atenção plena podem reduzir a urgência premonitória (recalibrando “erros de previsão” interoceptivos).
- Distinguir acatisia de tiques é fundamental em quem usa antipsicóticos.
- Em tiques infantis transitórios (semanas–meses), psicoeducação e observação evitam medicalização desnecessária.
Conexões interdisciplinares e translacionais
- Neurociência cognitiva: hábitos, reforço negativo (alívio da urgência) e controle inibitório—explicam por que CBIT “desaprende” o ciclo.
- Saúde pública/economia da saúde: custo total de propriedade de DBS, filas e acesso; alternativas custo-efetivas (ablativos) em realidades de baixa/média renda.
- Genética/epidemiologia: alta herdabilidade com arquitetura poligênica; caudado menor associado à persistência de tiques em alguns estudos de neuroimagem.
- História da medicina: da histeria aos loops CSTC; de lesões estereotáxicas à DBS (reversibilidade, segurança).
Esquema resumido e palavras-chave
Conceitos principais:
- Tiques e Tourette:
- Tique: movimento/fonação involuntária, não rítmica, com urgência premonitória, supressibilidade e alívio após execução.
- Tourette: ≥2 tiques motores + ≥1 vocal, início <18 anos, duração >1 ano, excluir secundárias.
- Fenomenologia:
- Variabilidade (waxing/waning), sugestionabilidade, piora com estresse/privação de sono.
- Simples vs. complexos (ecolalia, palilalia; coprolalia rara).
- Diferenciais:
- Mioclonia (abalos ultracurtos, sem urgência), distonia (posturas sustentadas, truque sensorial), tremor (rítmico), acatisia (inquietação induzida por fármacos), estereotipias (TEA), epilepsia focal.
- Neurobiologia:
- Circuitos cortico-estriado-tálamo-corticais (vias direta/indireta); hipersensibilidade D2; desinibição de “fragmentos de ação”; redes executivas (supressão).
- Lesion network mapping: lesões distintas convergem funcionalmente (estriado anterior).
- Comorbidades:
- TDAH, TOC, ansiedade, depressão, TEA; distúrbios do sono.
- Avaliação:
- Clínica; YGTSS (0–100, metade funcional), CGI específica; EEG/RM/laboratório quando atípico; rastreio de Wilson e tireoide conforme contexto.
- Tratamento:
- Psicoeducação; CBIT/HRT; alfa-2 (clonidina/guanfacina); antipsicóticos (aripiprazol preferido, risperidona, haloperidol); ISRS para comorbidades; topiramato/valproato em casos selecionados; toxina botulínica; DBS em refratários; ablativos (RF/HIFU) em contextos específicos.
- Organização do cuidado:
- Multiprofissionalidade; linhas de cuidado; baterias recarregáveis; acesso e custo-efetividade; ética e expectativas.
- Tiques funcionais:
- Início abrupto tardio, complexidade, sugestionabilidade, coprolalia frequente—manejo com psicoeducação e terapia apropriada, evitar medicalização excessiva.
Palavras-chave:
- Tiques; Síndrome de Tourette; urgência premonitória; supressibilidade; CSTC; dopamina; via direta; via indireta; estriado anterior; YGTSS; CBIT; HRT; aripiprazol; risperidona; clonidina; toxina botulínica; DBS; GPi; tálamo CM-Pf; ablação; HIFU; TDAH; TOC; ansiedade; TEA; estigma; higiene do sono; circuitopatia; lesion network mapping.